
מחלות עור הן דבר שכיח הרבה יותר משחושבים. כמעט 3 אחוזים מהאוכלוסייה סובלים מפסוריאזיס - מחלת עור שבאה לידי ביטוי בנגעים בעור באיזורים גלויים. כן, כמעט 267,000 (עפ"י נתוני הלמ"ס למספר האוכלוסייה בישראל).
אז איך שכמעט אנחנו לא מכירים את המחלה אם לא מהיכרות אישית? פן בולט במחלה מביא להסתגרות הסובל ממנה בבית, מבושה או מהתרחקות, וישנם כאלו שאפילו לא מודעים לכך שיש להם מחלת עור ופשוט מעדיפים להדחיק. עד כאן הפן הפסימי. מאידך, צריך לדעת שישנם סוגי טיפול מגוונים שיכולים גם לתת מענה - כל אחד לפי רמת רמת האבחון שלו.
יצאנו לבדוק עם ד"ר חגית מץ, מומחית למחלות עור ומנהלת שירות פסוריאזיס ופוטותרפיה במרכז הרפואי איכילוב בתל אביב.
ד"ר מץ, מעל 20 שנה בתחום וכבר בשנת 2000 רופאה בכירה באיכילוב עם מסר חשוב: פסוריאזיס אינה מחלה מדבקת, וישנם טיפולים רבים ומגוונים דרך הרפואה הציבורית שיכולים לשפר משמעותית את המצב.
אז איך באה לידי ביטוי מחלת הפסויראיזיס?
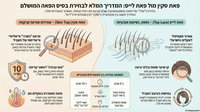
בד"כ מחלת העור פסויראיזיס באה לידי ביטוי בקשקשים עבים שיכולים להיות מהקרקפת ועד כפות הרגליים. כמות הנגעים והקשקשים, תלויים בסוג המחלה ובחומרתה.
הפן השכיח נקרא "פסוריאזיס פלאק" - מין נגע אדום שמורם מהעור, שממש אפשר להרגיש. השוליים מאוד ברורים: איפה מתחיל הנגע ואיפה הוא נגמר, ועליו יושב קשקש לבן. המיקום הקלאסי: מרפקים וברכיים. ז"א: באיזורים גלויים ולא בין כפלים. חשוב לדעת שהמחלה לא מידבקת ואם אדם נוגע בנגע הוא אינו נדבק.
צורה אחרת היא יותר "טיפתית". מופיעה בעיקר, ויותר, אצל אנשים בגיל העשרה או ילדים וצעירים. טיפות הכוונה נגעים קטנים, כמו טיפות, ועליהם קשקש עדין. צורה זו קשורה לזיהום או לדלקת גרון סטרפטוקוק.
ישנה גם צורה של פסוריאזיס שהיא "הפוכה", במקום באיזורים גלויים כמו מרפקים וברכיים, היא מופיעה דווקא בכפליים: בבית שחי או מפשעות.
צורות נוספות יכולות להגיע על כפות הידיים וכפות הרגליים, או בצורה מופשטת יותר כאשר העור כולו אדום, וזה נראה ממש כאילו במצב כוויה.
איך בעצם מקבלים פסוריאזיס?
המחלה היא בעצם פציעה גנטית: שילוב של כמה גורמים גנטיים שאנחנו יודעים את חלקם. במשפחה שיש נטייה אז ישנה יותר אפשרות שתהיה התפרצות של הפסוריאזיס. לפעמים יש טריגרים שתורמים להתפרצות: סטרס או לחץ. לפעמים ישנם זיהומים שיכולים להוות כטריגר, או תרופות מסוימות שיכולות לגרום להתפתחות. גם כוויה, שריטה או מכה, יכולים להוות טריגר לנגע במקום.
הפן הגנטי הוא משמעותי אבל זה לא כמו צבע עיניים שיש להורים שאז יש סבירות שגם לילד יהיה פסוריאזיס. פה זה לא אותו דבר, זהו שילוב הרבה גנים וגורמים נוספים.
ניתן אם כך לחזות את המחלה ואת חומרתה?
פסוריאזיס היא רב גונית: היא יכולה להיות מנגע בודד רק במרפקים לאורך שנים, או להיות תמידית ובאופן מופשט. קשה לצפות, והכול יכול להיות. נהוג לומר שאם מגיל צעיר נוטים לפתח אז חומרת המחלה תהיה יותר קשה. אבל כאמור, הכל יכול להיות: למשל אם לאדם יש פסוריאזיס בקרקפת, לא ניתן לצפות אם במהלך השנים יתפתח הלאה או לא. בגלל שזו מחלה כרונית, האפיון הבולט אצלה היא שלפעמים רואים שיפור ואז שוב החמרה. מעין התקפים. גם אם הנגעים נעלמים לחלוטין - זה לא ריפוי, אלא השתפרות המחלה. אנחנו כן יודעים על שני פיקים שיש למחלה: בגיל העשרה, וסביב גילאי 40-50 שאז זה שכיח יותר.
לפעמים מה קובעים את חומרת הפסוריאזיס?
החומרה נקבעת לפי 2 דברים: 1. לפי שטח הגוף שמעורב במחלה, 2. לפי האופי של הנגעים. אם יש רבדים מאוד עבים, קשקשים עבים מאוד, אזי יותר קשה לטפל. חשוב לדעת שהקשקשת היא החלק החיצוני אבל אין זה אומר שברגע שהוא נעלם אין כלום מתחתיו, גם מתחת לנגע האדום יכולה להיות דלקת. במחלת הפסוריאזיס חילוף העור מהיר מהרגיל, וכך מצטברים קשקשים עוד לפני שהאחרים נופלים, לכן גם אם "מקלפים" את הקשקשים, יופיעו חדשים מהר מאוד.
הזכרת דלקת, אז זו לא מחלה שפוגעת רק אסתטיקה?
קודם כל גם ההרגשה עצמה לא נעימה. הנגעים יכולים לגרד ויש בכך בוודאי אי נוחות. גם מבחינה אסתטית זה יכול לפגוע גם חברתית, וישנה נטייה לדיכאון. מעבר לכך מחלת הפסוריאזיס זו מחלה שמערבת דברים נוספים: כמעט 30% מהסובלים מערבים גם דלקת פרקים. לכן צריך לאבחן אצל רופא עור את חומרת המחלה ואת דרכי הטיפול.
ניתן אם כן לטפל במחלה?
כפי שאמרתי זו מחלה כרונית ולכן אי אפשר למנוע לגמרי, אבל אפשר לשפר באופן משמעותי. ישנם טיפולים מקומיים כמו משחות לטיפול בדלקות והורדת הקשקש, ישנם טיפולי פוטותרפיה שכוללים חשיפה לשמש, מעין חיקוי של הריפוי בים המלח בצורה מלאכותית במרפאות שמש. ישנם כדורים, זריקות וזריקות ביולוגיות. הטיפול משתנה בהתאם למטופל: הגיל, מחלות רקע ומידות המעורבות של הפסוריאזיס.
גם אם זו מחלה כרונית זה לא אומר שחייבים לראות אותה כל הזמן. למשל, יכול להיות שבטיפול בשמש של פוטותרפיה, מי שיש לו צורה טיפתית של המחלה יוכל אולי לראות שיפור עד להתפרצות הבאה. החשיבות של זה היא מיידית. קח לדוגמא למשל מטופל שהיה אצלי שבמשך שנים העור שלו היה כולו אדום והתחיל טיפול ביולוגי שממש שינה את חייו. סוף סוף הוא יכול לצאת עם משפחתו לחופשה ואינו מתבייש יותר, יש לכך השפעה על מקומות עבודה ועל מצב חברתי, זוגיות וכדומה. לכן כל שיפור הוא בעל משמעות.
הזכרת טיפול ביולוגי ששינה לחולטין את חייו של המטופל, מהו אותו טיפול והאם הוא יעיל? האם ישנם סיכונים בטיפול כזה?
במקרה זה זה היה דווקא טיפול ביולוגי המשתייך לקבוצה ישנה - הומירה. ואולם אני חייבת לציין שהמשפט הזה של שינוי חיים לטובה מתייחס גם לאנשים לאחר טיפול פוטותרפיה אשר מגלים פתאום את גופם ללא נגעים וגם בטיפולים ביולוגים נוספים.
כל הטיפולים הביולוגים פועלים על דיכוי תהליך הדלקת בשלבים שונים של הפסוריאזיס, ומן הסתם כאשר מדכאים את המערכת יש יותר חשיפה לזהומים ומזהירים ממאירות בעיקר לימפופרוליפרטיבית. יחד עם זאת פרופיל הבטיחות כיום מאד גבוה ומדובר באחוזים בודדים".
ועם מסר חשוב: ד"ר מץ מדגישה שהמחלה אמנם היא כרונית וקשה לטפל, אבל בהחלט אפשר לשפר. אין צורך בטיפול פרטי, וכל אחד יכול לגשת לרופא עור דרך הקופה הציבורית ולאבחן את המחלה ואת דרכי הטיפול. בנוסף חשוב לה להעביר מסר נוסף: המחלה אינה מדבקת. המחלה עצמה מספיק קשה לסובלים ממנה ואין צורך להוסיף נדבכים של בושה והסתגרות.





0 תגובות